醫學新知

愛的視延~老花矯正新首選~~
劃時代人工水晶體~白內障病人的福音~~
新型水晶體擁有非常好的夜間視力,可消除夜間眩光,同時又可以看遠及看近,
針對年輕人,活動力很強的人,或是夜活動多的人及有開夜車的駕駛朋友們是一個更好的選擇。
對於大部分病人也都是適用的,除了有些很嚴重的禁忌,
包括一些視神經病變,黃斑部病變,嚴重的乾眼症,有做過屈光手術等,此類病人就不適合使用。
這一款水晶體是延焦段的一種水晶體,是相當接近於我們正常人眼睛在使用的一個狀態,
新的水晶體的行為模式是模擬單焦點,沒有繞射型水晶體的缺點。
所以讓醫師在選擇上
2021-09-15
3C與過度眼後遺症談屈光異常問題
3C與過度眼後遺症談屈光異常問題
2015-05-01

局部葡萄糖滴劑可能對某些隅角開放型青光眼患者之神經恢復有幫助
局部葡萄糖滴劑可能對某些隅角開放型青光眼患者之神經恢復有幫助
2014-07-10

角膜塑型片(orthokeratology)及散瞳劑(Atropine)對近視控制成效的比較
角膜塑型片(orthokeratology)及散瞳劑(Atropine)對近視控制成效的比較目前最被廣泛使用於孩童近視控制的方法為角膜塑型片(orthokeratology)及散瞳劑(Atropine),已有多篇研究指出兩者皆可延緩近視惡化以及減緩眼軸增長。此篇研究追蹤統計210名孩童,時間長達三年。其中105名孩童接受角膜塑型片(orthokeratology),另外105名孩童接受散瞳劑(0.125% Atropine)的治療。統計結果顯示每年眼軸長變化分別為:角膜塑型片(orthokeratology)組0.28 ± 0.08 mm, 0.30 ± 0.09 mm, and 0.27 ± 0.10 mm;散瞳劑(0.125% Atropine)組0.38 ± 0.09 mm, 0.37 ± 0.12 mm, and 0.36 ± 0.08 mm. 每年平均近視度數增加為角膜塑型片(orthokeratology)組:28度(0.28 D);散瞳劑(0.125% Atropine)組:34度(0.34 D) 此篇研究根據統計三年的數據顯示,角膜塑型片(orthokeratology)及散瞳劑(Atropine)對於延緩近視的惡化以及減緩眼軸增長是相當有效的,其中角膜塑型片(orthokeratology)效果更勝一籌。此外,角膜塑型片(orthokeratology)白天不會畏光,規則配戴可減少戴眼鏡的時間,且不影響近距離閱讀,給予生活更多便利,即便如此,角膜塑型片(orthokeratology)仍要小心角膜破皮及感染的危險性。針對角膜塑型片(orthokeratology)及散瞳劑(Atropine)的何者較好,是無法下結論的,但可以確定的是,角膜塑型片(orthokeratology)及散瞳劑(Atropine)對延緩近視惡化以及減緩眼軸增長是相當有效的。 引用2014年BMC Ophthalmology最新期刊作者Hui-JuLin, Lei Wan, Fuu-Jen Tsai, Yi-Yu Tsai, Liuh-An Chen, Alicia LishinTsai and Yu-ChuenHuang(中國醫學大學醫院)
2014-06-12

治療糖尿病黃斑部水腫的新方法:眼內注射長效性類固醇Ozurdex合併雷射治療
Ozurdex是一種眼內注射長效型的類固醇,目前衛署核可適用於治療視網膜分肢靜脈阻塞與視網膜中央靜脈阻塞造成的黃斑部水腫,以及眼後房非感染性葡萄膜炎的治療。Ozurdex可將類固醇持續緩慢釋放至視網膜期間可長達六個月,Ozurdex植入器在眼內最終會分解跟水跟二氧化碳。目前最新研究將Ozurdex合併雷射治療來治療糖尿病病人的黃斑部水腫。研究中共有253位病人至少有一眼罹患糖尿病黃斑部水腫,隨機被分到Ozurdex合併雷射治療(126位)以及單獨使用雷射組(127位),兩組追蹤一年之後的視力恢復預後以及併發症。在第一個月以及第九個月的結果,Ozurdex合併雷射治療的視力恢復優於只使用雷射組,但第十二個月結果無統計上的意義。合併治療組的追蹤眼壓相對比較高,但都不需要做手術處理。因此,對於糖尿病病人的廣泛性斑部水腫可以用Ozurdex合併雷射治療做為新的治療方式。Ophthalmology 2013;120:1843-1851 2013 by the American Academy ofOphthalmology
2014-05-18

如何做好兒童眼球外傷的防護
眼球外傷在兒童期間是很常造成兒童視力不良的主要原因。高達20%是眼球穿刺傷,這將造成視力的嚴重損傷。而兒童的眼球外傷有九成機率是可以預防的。 兩歲前幼童好發場所在家庭居多,幼童在家庭要注意各類物品的擺放。 而學齡兒童以運動傷害為居多,像是玩具槍、漆彈或是煙火都有可能造成眼球外傷。因此運動時做好眼睛防護,以及指導兒童使用玩具的安全操作都是很重要的,而學校也要扮演教育工作。一旦兒童發生眼球外傷要盡快至醫院診所求診,避免延誤就醫。 Survey of ophthalmology 5 8 ( 2 0 1 3 ) 4 7 6-4 8 5
2014-05-18

吃對食物,維持好視力
吃對食物,維持好視力視力喪失是生活無法獨立的主要原因,造成視力喪失的眼睛相關疾病有年齡相關性黃斑部病變、白內障、青光眼及糖尿病性視網膜病變。年齡相關性黃斑部病變為持續性惡化疾病,隨年齡增加,一項調查中發現,老年人害怕得年齡相關性黃斑部病變,如同心臟血管疾病或癌症一樣恐懼,於已開發國家中80歲以上老人佔25%。 根據國外臨床研究(AREDS年齡相關性眼睛疾病),服用抗氧化劑(維他命C及維他命E),礦物質(鋅及銅),類胡蘿蔔素(Beta-胡蘿蔔素)持續使用5年,發現高危險病人中減少25%惡化成嚴重性黃斑部病變,同時追蹤了10年,仍有保護作用。另一擴大性研究(AREDS 2),於AREDS成分中,再加入Omega-3不飽和脂肪酸及類胡蘿蔔素(葉黃素及玉米黃素),可以比AREDS更增加10%保護作用。 含有眼睛保健的食物:•葉黃素-深綠色蔬菜,如花椰菜•玉米黃素-玉米•鋅-堅果、牡蠣、碎牛肉•Omega-3 不飽和脂肪酸-深海魚•維他命E-堅果•維他命C-柑橘類、熱帶水果•黃酮類化合物-紅酒、蘋果•Beta-胡蘿蔔素-胡蘿蔔•維他命A-胡蘿蔔、南瓜•花青素(強效的抗氧化劑)例如洛神花、茄子、黑葡萄,山桑子臨床上眼睛保健食品的建議量:•維他命C –500 mg•維他命E –400 IU•葉黃素–10 mg•玉米黃素–2 mg•鋅–80 mg•銅–2 mg下列病人使用時須注意: 1.抽菸者禁用Beta-胡蘿蔔素 2.腸胃道不適及泌尿道感染者鋅使用量25 mg 3.心臟血管及糖尿病患者維他命E使用要小心什麼人需要補充葉黃素?罹患黃斑部病變高風險患者如銀髮族、學生族、上班族,父母有此疾病者,近視600度以上高度近視患者,重度使用3C產品者,長期食物缺乏蔬果者。目前市面上含葉黃素保健食品很多種,購買前先詢問醫師適合與安全補充劑量,宜選購衛服部核定及知名信譽的品牌。孩童如果有蔬果類偏食,目前市面上有兒童加強型綜合維他命,不僅照顧眼睛健康也顧及孩童生長發育更完整的營養需求。
2014-04-05

長期補充綜合維生素可減少白內障的發生率
長期補充綜合維生素可減少白內障的發生率 美國一項大型研究統計,以隨機,雙盲,安慰劑與對照組試驗,評估了長期每天補充綜合維生素在14,641位50歲以上男性醫生的效果,經過十餘年的追蹤和隨訪,多種維生素的使用可顯著減少白內障的發生,尤其是核性白內障。這與之前兩次白內障的預防性維生素之使用,研究結果是一致的。但是,多種維生素對視覺影響顯著的年齡相關性黃斑部病變(AMD)卻沒有明顯預防效果。美國眼科學期刊(Ophthalmology),2014年2月
2014-03-09

如何選配好眼鏡
如何選配好眼鏡眼鏡是日常生活不可或缺的必備品,小時候弱視、學生時期近視、中年以後老花都需要配戴眼鏡,如何選配一副好眼鏡,使工作更便利、生活更如意、眼鏡族不可不知。眼鏡的功能: 1.矯正改善視力,增加視野清晰。 2.保護眼睛,防止風砂等異物入侵,更重要的是防止紫外線、輻射線、眩光及藍光對眼睛的傷害。 3.改變外表美觀,使造型更亮麗。 眼鏡組成為鏡框及鏡片:一、鏡框依材質分為金屬框及塑膠框- 1.金屬框-質輕、框細,耐蝕性高,能表現出高級質感,缺點為容易變形、常需調整。 2.塑膠性框-可塑性高,不易變形、外形及顏色變化多。缺點是框較粗重,鼻墊固定無法條整。適用小孩子。鏡框依框型分為全框、半框及無框 1. 全框-有框,造型多,變化大,適合各年齡、大人、小孩及運動量大者均適用。 2.半框-鏡片由釣魚線支撐,數量較少。。 3.無框-重量輕,適合各臉型、視野更寬舒適。缺點是容易變形,損壞、活動量大及高度數者不適用。鏡框框型款式選擇”依臉型相反原則”。例如- 方型臉-不適用方型框,可選擇框細,鏡片長方形或長橢圓形。圓型臉-可選擇粗框,鏡片扁方形。二、鏡片依材質分為玻璃及樹脂- 1.玻璃鏡片-硬度高、不易刮痕、品質及透光度穩定。缺點是易脆、不耐撞、重量 較重。適合老花眼鏡鏡片。2.樹脂鏡片-質輕、耐撞、可依喜好染色。缺點是鏡片較厚、易刮痕。學童及活動量大者適用。 隨著年紀增加,中年以後,老花近距離閱讀越困擾,鏡片可選擇單焦、雙焦及漸進多焦點鏡片。 1.單焦-僅近距離閱讀、工作使用。 2.雙焦-可遠距及近距離使用,但有跳躍視野,鏡片分割明顯,鏡片上不美觀。 3.漸進多焦-可清楚看遠、中、近視野,一副眼鏡輕鬆搞定,但初戴者仍需一段時間學習才能適應該鏡片功能及特性。戶外陽光強、輻射線、紫外線、眩光甚至藍光均會影響視線;傷害眼睛,造成白內障、黃斑部病變提早發生,安全防護不可少,鏡片可選擇太陽眼鏡、偏光鏡片、全視線鏡片及濾藍光鍍膜鏡片。1.太陽眼鏡-需具備防輻射線、紫外線功能,鏡片非越大越好,但鏡框須服貼臉部,鼻墊緊靠鼻樑,顏色以茶色、灰色及墨綠色為宜。2.偏光鏡片-具備一般太陽眼鏡功能、可同時過濾水平眩光,使戶外視野清晰、駕駛視線更明亮。3.全視線調光變色鏡片-於高紫外線及低溫下變色,一副眼鏡同時具有室內及夜晚清晰透明,室外有顏色鏡片優點,可有效阻擋紫外線(UV-400),降低眩光,減少眼睛疲勞,增加眼睛戶外舒適度。 4.濾藍光鍍膜鏡片-長時間使用3C產品及白內障術後患者藍光普遍存在於日常生活中,尤其3C產品為了維持高亮度,發出更強藍光。藍光波長短,碰到東西會造成光散射,導致影像對比及清晰度降低,增加眼睛疲勞度。藍光具高能量,長時間接觸易造成光照性角膜炎、白內障及黃斑部病變等眼睛疾病。好的眼鏡需眼科專科醫師專業驗配,視力矯正、遠、中、近距清晰視野處方,驗光師提供專業鏡框、鏡片選擇建議、量身製作一副個人專屬功能需求,提供清晰、舒適、安全亮麗眼鏡。附 註:本圖片來源由依視路寶利徠光學股份有限公司 提供
2013-04-07

視網膜色素細胞炎(RP-Retinitis Pigmentosa)這個遺傳絕症有救了
視網膜色素細胞炎(RP-Retinitis Pigmentosa)這個遺傳絕症有救了 美國食品藥品監督管理局(FDA)于2013年2月首次在美國批准將植入式人工眼作為醫療器械使用(FDA Approves Retinal Prosthesis, a 'Bionic Eye')。這款人工眼可將置於眼鏡上小型攝像頭拍攝的影像信息通過有線傳輸到隨身攜帶的電腦,經訊號處理後回到眼鏡上。再以無線方式傳輸至植入眼球內的電極進行神經傳導到腦部。病人的腦部可以接受到光線的型態進而轉化成物像從而為使用者恢復部分視力(這並非真正的視覺-或稱二度視覺Second sight)或定位物體。Argus II Retinal Prosthesis System將來的進步可能讓患者能夠閱讀。 該款人工眼可用於治療因異常遺傳基因等導致視覺細胞逐漸喪失感光能力的「視網膜色素變性症RP」。基本喪失視覺的25歲以上重症患者可以使用該人工眼去幫助患者識別較大的物體。 人工眼雖然無法保證患者看清物體,但是有望幫助不同症狀的患者識別物體的輪廓、明暗及活動。FDA稱其「可為患者的日常生活提供幫助」。 此次獲準的人工眼是美國南加大學者也是加州第二視力公司研究員所研發的「阿爾戈斯二號(Argus II)」。產品由安裝在眼鏡上的一個小型攝像頭、便攜式影像處理裝置以及可將影像信息轉換為電流刺激的植入式人工視網膜等組成。據該公司介紹,該產品在歐洲已經獲得認證。 Argus II Retinal Prosthesis System The FDA approved the Argus II for use in adults, age 25 years or older, who have bare or no light perception in both eyes, evidence that their inner retinal layer is functioning, and a history of being able to see forms. Recipients must agree to return for follow-up examinations and visual rehabilitation.After the patient receives the implant, the Argus II works in the following way, according to Second Sight:A miniature camera, located on a pair of eyeglasses, sends video over an attached cable to a small computer, which the blind person must carry.The computer converts the video into instructions for the implant, then sends them back to the eyeglasses over the cable. The eyeglasses unit transmits these instructions wirelessly to an antenna connected to the implant.The antenna sends the signals to an electrode array resting on the retina, causing the electrodes to emit small electrical pulses.The pulses activate retinal ganglion cells, which send signals to the brain.The brain perceives these signals as patterns of light, which the patient "sees."The patient learns to correlate certain patterns with the objects they represent.
2013-03-05

美國研究顯示的視野缺損與運動相關性
美國研究顯示的視野缺損與運動相關性運動是促進健康的重要因子。如果平時缺乏運動,將造成死亡率上升以及多種疾病包括心血管疾病、骨質酥鬆症、以及肥胖危險性的增加。在多項研究中都顯示因青光眼導致視野缺損的病人是低度運動的危險因子,因為視野缺損將導致患者步態不平衡,且容易跌倒,所以造成運動量不足。因此美國國家健康及營養研究單位針對美國成年人中視野缺損的病人跟每日運動量做相關性研究。從2005年到2006年間受試者以每日佩戴運動測量儀來測量每日平均運動量,並施行兩次的視野檢查,一共有1468位受試者完成研究,而結果顯示雙側視野缺損的受試者有顯著的運動量下降。因此應鼓勵這些雙側視野缺損的患者多增加運動量。Ophthalmology volume 119,issue 12,December 2012, p2486-92
2013-01-13

中心性視網膜靜脈阻塞後黃斑部水腫以眼內注射癌思停bevacizumab (Avastin)治療的療效:一年期的追蹤
中心性視網膜靜脈阻塞後黃斑部水腫以眼內注射癌思停bevacizumab (Avastin)治療的療效:一年期的追蹤 中心性視網膜靜脈阻塞(Central Retinal Vein Occlusion, CRVO),俗稱眼中風,是一種常見的視網膜疾病,並且中心性視網膜靜脈阻塞後的黃斑部水腫常會造成視力嚴重的影響下降,嚴重甚至會造成新生血管性青光眼導致失明。之前有數種方式來治療中心性視網膜靜脈阻塞後的後黃斑部水腫,包括眼內雷射、眼內注射類固醇等等,但是眼內注射類固醇會有較高機率導致青光眼以及白內障的併發症產生。 中心性視網膜靜脈阻塞引起的視網膜缺氧,此缺氧過程會使組織產生血管內皮生長因子(vascular endothelial growth factor, VEGF)而造成水腫及誘發新生血管性青光眼,在許多研究已證實VEGF在中心性視網膜靜脈阻塞的眼液中比正常人多出好幾倍,所以降低VEGF在眼中的濃度,就可以降低其所引起的後遺症,目前有兩種VEGF的抗體被廣泛使用,包括樂舒晴ranibizumab (Lucentis)和癌思停bevacizumab (Avastin),此兩者差異為分子量大小不同。關於ranibizumab的大型研究有CRUISE study,這些病人在每個月施打連續6個月之後,視力可連續進步至6個月,之後再利用眼底斷層掃描檢查黃斑部有無水腫,決定是否再繼續施打,與未經治療者比較起來,視力有明顯的進步。但針對眼內注射癌思停較少這方面相關的研究。 因此,瑞典的St. Eriks Eye醫院從2009年4月到2010年12月將六十位罹患中心性視網膜靜脈阻塞的病人隨機分到兩組,一組注射癌思停;另一組則注射安慰劑。研究前六個月,每六個星期注射一次癌思停(或安慰劑);而後六個月,這六十位病人皆每六個星期注射一次癌思停。結果去比較這兩組病人視力的癒後恢復,黃斑部水腫厚度,以及有無導致新生血管性青光眼。一年期的研究結束,結果發現注射癌思停這組的三十位病人有十八位病人(60%)視力進步15行以上;而注射安慰劑這組只有十位病人(33%)視力可進步15行以上(P < 0.05 表示有統計上的意義)。而矯正後的最佳視力注射癌思停這組可進步16行;相較注射安慰劑這組只能進步4.6行(P < 0.05)。此外,研究發現年紀越大(>70歲)的病人預後越差,更需要趁早治療。所有的病人都沒有出現新生血管性青光眼,並且這六十位病人眼內注射藥物並無造成視網膜剝離、裂孔或眼內炎等併發症。因此,研究顯示以眼內注射癌思停來治療中心性視網膜靜脈阻塞後的黃斑部水腫,可以有效且安全的改善視力並且降低黃斑部水腫。 Ophthalmology volume 119, issue 12 December 2012, Pages 2587–2591
2013-01-13

白內障手術中之前房抗生素注射,可能是更安全的防範術後感染。
白內障手術中之前房抗生素注射,可能是更安全的防範術後感染。2012年10月19日前房內抗生素注射,對白內障術後眼內炎的發生風險可降低22倍之多。這項研究結果發表於10月4白內障及屈光手術雜誌。研究評估加利福尼亞州Walnut Creek的Kaiser Permanente醫院眼科,在2007年至2011年間,白內障手術後眼內炎的發病率。2007年,白內障手術後眼科醫生通常用局部抗生素治療(1期)。在2007年9月開始,至2009年12月,開始用前房內注射頭孢呋辛(1毫克/毫升)於白內障手術結束時,並提供標準的外用抗生素(2期)。從2010年1月開始,一直持續到2011年12月,這種做法已擴大到包括莫西沙星(0.1%/ 0.1毫升)到青黴素或頭孢菌素過敏的患者,萬古黴素(1 mg/0.1毫升)用於其他過敏患者,根據臨床醫師的偏好使用上述抗生素類和外用抗生素。(期3)。目前的分析包括16,264連續在研究期間進行的白內障手術。房內抗生素的使用從11%上升到100%。患者的中位年齡為74歲。眼內炎率從3.13%下降1000年第1期(95%信心區間[CI]為1.43 - 5.93)至1.43%(95%CI,0.66 - 2.72)在時期2,和0.14%(95%CI,0 - 0.78)第3期。房內注射的患者中,無藥物不良反應的報告。Shorstein博士回答初期我們只使用一種抗生素,頭孢呋辛,但是,看到的感染率有所下降,我們增加了2個額外的抗生素和注射100%的白內障手術患者。安妮說“我認為我們寧願使用房內注射,因為那樣的話我們將不必依賴患者是否正確使用他們藥物。”總體而言,12,609(78%),房內注射。大部分這些患者接受頭孢呋辛(84%),其次是莫西沙星(15%)和萬古黴素(1%)。“我們的研究結果是,在所有的白內障手術患者前房內抗生素注射,可大大地減少了眼內炎和永久的視力喪失的機會,”博士Shorstein說。蘇美爾博士認為減少一個災難性的併發症,從3/1000到0.14 / 1000,相信是一個不錯的選擇。中華眼科雜誌。線上發表於2012年10月4日。引用本文:白內障手術可能是更安全的注射用抗生素。Medscape表示。2011年10月19日。
2012-12-14

屈光雷射手術後之乾眼症風險
屈光雷射手術後之乾眼症風險艾米諾頓NEW YORK(路透社醫學新聞)8月29日一項新的研究發現,使用兩種屈光雷射手術,造成眼睛乾澀的機會是一樣的,而且至少是暫時的。醫生們早就知道,雷射輔助原位角膜磨鑲術(俗稱LASIK)和準分子雷射角膜切削術(PRK),都會產生睛乾澀的副作用。一般認為PRK比LASIK,造成眼睛乾澀的狀況可能會較少。然而,在新的研究中,兩者卻沒有差別。給病人術後眼睛乾澀的評估,在這兩種手術方式下,症狀在一年之內都緩解消失了。愛德華博士,加利福尼亞州斯坦福大學醫學院的眼科教授,在一封電子郵件中說:"我們的研究表明,這兩個程序產生術後乾眼的結果是類似,這一直是我的臨床經驗。"他補充說。由於美國在20世紀90年代,LASIK已經成為最常用的手術方法矯正近視,遠視和散光。LASIK佔85%左右,PRK約佔15%。LASIK已經成為最受歡迎的選擇,因為可以減少手術後的疼痛,和更快的獲得清晰的視力。PRK患者通常有兩到三天輕度至中度不適,並需要幾個星期來達到穩定的視力。而LASIK的患者,一般在術後第二天即可返回工作。本研究中發現乾眼的副作用是眾所周知的。在眼科的研究報告中,有34例患者接受LASIK和PRK手術,研究人員發現,LASIK和PRK手術6個月後,“乾眼”的評估是相當。為期一年的檢查,他們沒有比手術前嚴重。大多數人不喜歡PRK,目前的研究結果表明,PRK在乾眼症方面並沒有優勢。來源:http://bit.ly/RsGcS7美國眼科學期刊2012年。
2012-12-09

喝酒有害健康,過量造成眼睛失明
喝酒有害健康,過量造成眼睛失明喝 酒 有 害 健 康 -酒精證實會造成身體14種癌症相關及非癌症相關性疾病,甚至意外傷害及死亡.依據2012,9,7美國流行病學期刊(Am J Epidemiol.)報導,每天喝酒(酒精含量)超過20公克以上,經過9-11年追蹤發現,造成黃斑部病變機率增加20%.喝酒量越多(每天酒精含量超過40公克),黃斑部病變更嚴重,部分患者甚至失明.研究報告顯示-男性與女性發生機率相同.酒類包含啤酒、紅酒、威士忌烈酒等及其相關製成飲品和食物,對眼睛傷害相同.酒精含量超過20公克-相當於台灣啤酒一瓶或罐裝一罐半.(註:台灣啤酒4.8% vol,產品有0.6公升瓶裝及0.354公升罐裝)飲 酒 過 量 有 害 健 康
2012-11-21

電腦視力(覺)症候群(Computer Vision Syndrome ,CVS)
電腦視力(覺)症候群(Computer Vision Syndrome ,CVS)Medscape 2012.05.30報導隨著科技的進步,電腦及相關產品智慧型手機等更是日新月異,人類對其使用從學童時期學習才藝,青少年網路遊戲,中老年工作,依賴程度更是與日俱增。電腦視力症候群,定義為長時間使用電腦二小時以上,產生的眼睛不適症狀,包括視力模糊、眼睛疲勞、紅眼、乾澀、灼熱、刺痛、酸脹、怕光流淚等。依Thompson報導發生率25%~93%, Sheedy等人報導電腦使用者中每六人有一人需作眼睛檢查。致病因素: 環境因素-電腦螢幕的擺放、書桌椅的高度、鍵盤滑鼠位置、書籍相關資料距離、光源亮度、空調及溼度。個人因素- 個人身體疾病如甲狀腺、停經、關節炎、腕隧道症候群、巴金森氏症。目前身體疾病治療使用藥物如抗胆碱性藥物(解痙藥),抗組織胺、抗抑鬱劑、利尿劑。屈光度數未矯正(老花眼)。眼部疾病如乾眼症。治療與處置:整體環境評估-採用高畫質不閃爍螢幕。眼睛與螢幕視角大於15度(螢幕上緣低於眉毛)、距離大於60公分,光源亮度要充足、(坐姿如圖)臨床病史查詢、身體疾病診治及復健。視力屈光矯正(配戴適合眼鏡)-老花眼矯正、多焦點鏡片選擇,(21歲以下配鏡者須先做睫狀肌散瞳後驗光)。眼睛疾病檢查治療-眼內壓測量、淚水測試,白內障、青光眼,乾眼症診治。乾眼症治療:長時間使用電腦,眨眼次數不夠、眼睛潤滑度不足、可使用人工淚液補充保持眼睛溼潤明亮。不含防腐劑人工淚液如:Refresh Contacts, Optive, Refresh Liquigel, Systane Ultra , Restasis (cyclosporine)-A環孢素A眼用乳劑。
2012-08-01

『糖尿病』會嚴重威脅視力
『糖尿病』會嚴重威脅視力-美國疾病管制中心CDC于2011年12月報導糖尿病發生率快速上升(臺灣也一樣)。美國預計到2050年每三位成人中就有一位罹病。糖尿病會嚴重威脅視力導致:①『視網膜病變-40歲以上成人到2050年發生機率上升3倍達1600萬人(約佔糖尿病人口28.5%)。嚴重損失視力者達340萬人(約佔糖尿病人口4.4%)。是美國工作人口中致盲第一原因』;②『白內障-血糖上下之間改變水晶體形狀亦可導致模糊』;③『青光眼』。視網膜病變是漸進式變化但缺乏早期警告訊號,一旦視力受損(包括視網膜出血或中心黃斑部積水)就不易治療。而『早期診斷及時治療』可以降低50-90%失明機率。早期診斷治療的步驟:①控制三高-血壓、血糖及血脂肪;②最好定期每6月找眼科專科醫師「散瞳詳細眼底檢查」;③治療的方式依檢查狀況而定,包括:雷射、藥物眼內注射或手術等。危機訊號:①高糖化血色素、②糖尿病患病時間愈長、③最近6個月沒有找眼科醫師檢查。以上應儘速找眼科專科醫師「散瞳詳細眼底檢查」以確定狀況以避免失明。原文:CDC Expert CommentaryPreserving Vision in Patients With DiabetesJinanB. Saaddine, MD, MPH Posted: 12/05/2011 Hello, my name is Dr. Jinan Saaddine. I am a medical epidemiologist at the Centers for Disease Control and Prevention's Division of Diabetes Translation. I am here to speak to you as part of the CDC Expert Commentary Series on Medscape. The number of US residents with diabetes continues to increase, and CDC estimates as many as 1 in 3 US adults could have diabetes by 2050. People with diabetes often develop eye problems, including diabetic retinopathy, cataracts, and glaucoma. In addition, people with diabetes also have sharp increases and drops in blood glucose that can change the shape of the lens inside the eye and cause blurred vision. CDC expects a significant increase in the number of people developing these conditions because of the rise in diabetes prevalence. We estimate that the number of Americans aged 40 years and older with diabetic retinopathy will triple to 16 million by 2050, and the number with vision-threatening retinopathy will increase from 1.2 million to 3.4 million. Diabetes is the leading cause of blindness in working-age Americans. Diabetic retinopathy, a common complication of diabetes, causes gradual damage to small blood vessels in the retina. It leads to vision loss in 2 ways: proliferative diabetic retinopathy, where new blood vessels grow along the retina and along the surface of the vitreous gel that fills the inside of the eye; and macular edema, when fluid leaks into the center of the macula and makes it swell. CDC estimates that 28.5% of people with diabetes aged 40 and older have diabetic retinopathy, and 4.4% of people with diabetes have advanced diabetic retinopathy that could lead to severe vision loss. Early diagnosis and timely treatment can prevent 50%-90% of severe vision loss related to diabetes. Vision loss from diabetic retinopathy can be prevented in several ways. The first step is maintaining good control of blood glucose, blood pressure, and lipids. Early detection through screening is also important, because diabetic retinopathy has no early warning signs. Patients with diabetes should have a dilated eye exam given by an eye care provider at least once a year, or more frequently if they have the advanced stage of diabetic retinopathy. If a problem is diagnosed, treatment by an ophthalmologist should be pursued. Depending on the diagnosed condition, laser therapy or other surgery may be options. Focal laser therapy, which is used to treat macular edema, slows leakage and reduces the amount of fluid in the retina. Scattered laser therapy shrinks abnormal blood vessels, but may cause a loss of some peripheral vision. If bleeding is severe, patients might need vitrectomy. Additional treatment options include medications such as ranibizumab or bevacizumab. These medications are injected in the eye several times a year, for life. When you are checking patients with diabetes, ask whether they have had a dilated eye exam in the last year, and explain the importance of getting their eyes checked if they haven't done so. Risk factors for diabetic retinopathy include high hemoglobin A1c levels, long duration of diabetes, and no recent eye exam. If your patient has these risk factors, make sure you recommend a dilated eye exam as soon as possible, and follow up with patient compliance. By taking these steps, you can help your patients preserve their vision.
2011-12-27

度數可調式人工水晶體
白內 障 手術 後 殘 留 散 光 、 遠 視 或 僅 是 導 致 視 力 不 良怎麼 辦 ? 白 內 障 人工 水晶 體 新 發 展 --度 數 可調式人 工 水 晶 體在 2011年 9月 16日 發 表 一 項 成 功 的 新研 究 , 來改 善 白 內 障 手 術 後 因 手 術 前 計 算上 的缺失 ,,導致手術 後殘留 屈 光 不 正 的 問 題,以 提 高 視 力 的品質 。 手 術 的方 式 和 目 前 都 相 同 ,但植入 水晶 體 後 戴上 隔絕紫 外線 的眼 鏡,再在 二 至 三 週 後 利 用 “ 特 殊 紫外 線 ” 來 改變 並固定形狀,可改 變 的範圍在 球 面 度 數 度225度或 散 光度 數275度 內 。 之路 的 水 晶 體 是由Calboun Vision公司 在2003 年 利用光反應 性矽膠 材 料做 成。 最近 的報告,追蹤 122眼 29個月的結果, 最後 屈 光 度 為 3+-17 度,而 80%視力 可達 1.0, 16 %達 1.3 , 狀況 十 分 良 好 。題 問 的 不爭 的問 題問 的
2011-10-01

眼瞼脂肪瘤
『眼瞼脂肪瘤』的出現不論血液中脂肪是否異常都增加缺血性心臟病或中風的機會應積極降低血脂肪來應對根據最新九月份英國醫學期刊(British Medical Journal)依據哥本哈根市心臟研究(Copenhagen City Heart Study.)33年期間共12 745人追蹤得到結論。 For the current analysis, researchers followed 12 745 people aged 20–93 years free of ischemic vascular disease at baseline from 1976–1978 until May 2009 as part of the Copenhagen City Heart Study.Results showed that 563 (4.4%) of participants had xanthelasmata, and these patients had an increased risk of myocardial infarction, ischemic heart disease, severe atherosclerosis, and death compared with individuals without xanthelasmata over the 33-year follow-up period.The study, published online September 16 in the British Medical JournalStudy HighlightsThe goal of this prospective, population-based cohort study was to test the hypothesis that xanthelasmata and arcus corneae, individually and combined, would predict the risks for ischemic vascular disease and death in the general population.The study cohort consisted of 12,745 white participants in the Copenhagen City Heart Study. The participants were 20 to 93 years old and were free of ischemic vascular disease at baseline.Follow-up was for 33 years, from 1976 to 1978 until May 2009, with a follow-up rate of 100%. Mean duration of follow-up was 22 years.The primary study endpoints were multifactorially adjusted HRs for myocardial infarction, ischemic heart disease, ischemic stroke, ischemic cerebrovascular disease, and death, and odds ratios (ORs) for severe atherosclerosis.At baseline, 563 (4.4%) of participants had xanthelasmata, and 3159 (24.8%) had arcus corneae.During follow-up, myocardial infarction occurred in 1872 participants, ischemic heart disease in 3699, ischemic stroke in 1498, and ischemic cerebrovascular disease in 1815 participants; 8507 participants died.For people with vs those without xanthelasmata, the multifactorially adjusted HRs were 1.48 (95% confidence interval [CI], 1.23 - 1.79) for myocardial infarction, 1.39 (95% CI, 1.20 - 1.60) for ischemic heart disease, 0.94 (95% CI, 0.73 - 1.21) for ischemic stroke, 0.91 (95% CI, 0.72 - 1.15) for ischemic cerebrovascular disease, 1.69 (95% CI, 1.03 - 2.79) for severe atherosclerosis, and 1.14 (95% CI, 1.04 - 1.26) for death.For people with vs those without arcus corneae, the corresponding HRs were nonsignificant.For people with vs those without both xanthelasmata and arcus corneae, multifactorially adjusted HRs were 1.47 (95% CI, 1.09 - 1.99) for myocardial infarction, 1.56 (95% CI, 1.25 - 1.94) for ischemic heart disease, 0.87 (95% CI, 0.57 - 1.31) for ischemic stroke, 0.86 (95% CI, 0.58 - 1.26) for ischemic cerebrovascular disease, 2.75 (95% CI, 0.75 - 10.1) for severe atherosclerosis, and 1.09 (95% CI, 0.93 - 1.28) for death.The presence of xanthelasmata was associated with an increased absolute 10-year risk for myocardial infarction, ischemic heart disease, and death in all age groups in both women and men.Men 70 to 79 years old with and without xanthelasmata had the highest absolute 10-year risks for ischemic heart disease of 53% and 41%, respectively.In women, the corresponding values were 35% and 27%.On the basis of these findings, the investigators concluded that xanthelasmata predicts the risks for myocardial infarction, ischemic heart disease, severe atherosclerosis, and death in the general population, independently of plasma cholesterol and triglyceride levels and other well-known cardiovascular risk factors.However, the presence of arcus corneae was not associated with increased risk.The presence of xanthelasmata could help clinicians to diagnose ischemic cardiovascular disease, particularly in societies with limited access to laboratory facilities and lipid profile measurement.An accompanying editorial emphasizes the importance of a comprehensive physical examination and suggests that xanthelasmata could be used by general clinicians to help identify people at higher risk for cardiovascular disease.Limitations of this study include lack of generalizability to nonwhite populations, diagnosis of xanthelasmata and arcus corneae based on visual inspection, and possible unmeasured confounders.Clinical ImplicationsIn a prospective, population-based cohort study, xanthelasmata were associated with the risks for myocardial infarction, ischemic heart disease, severe atherosclerosis, and death, independently of plasma cholesterol and triglyceride levels and other well-known cardiovascular risk factors.However, the presence of arcus corneae was not associated with an increased risk for ischemic disease or death in this study.
2011-10-01
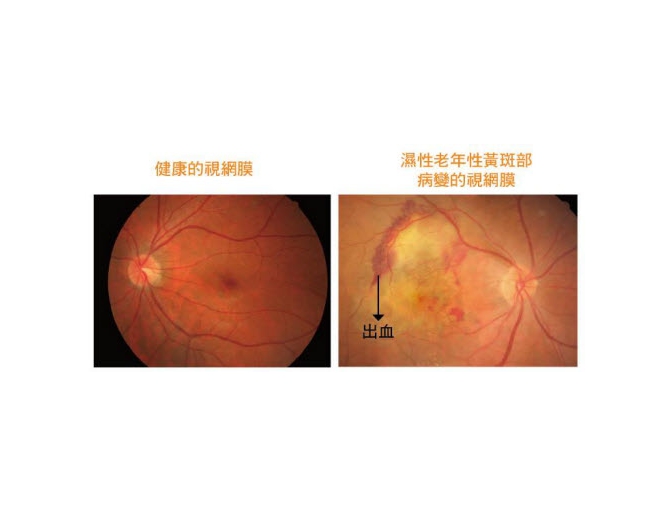
睡眠過多與黃斑部病變有關嗎
睡眠過多與黃斑部病變有關嗎
2016-03-04

角膜塑型散光片-近視散光患者控制新選擇 眼角膜塑型術Orthokeratology(OK 鏡片)
角膜塑型散光片-近視散光患者控制新選擇 眼角膜塑型術Orthokeratology(OK 鏡片)
2015-05-11
